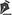RESUMO
OBJETIVO: Realizar una revisión bibliográfica acerca de la rehabilitación en el paciente quemado, sintetizando las recomendaciones expuestas por los documentos de consenso internacionales y la bibliografía reciente. Además, exponemos la manera en que estas recomendaciones se han aplicado en la Unidad de Grandes Quemados del Hospital La Fe, en forma de un protocolo multidisciplinar de rehabilitación intensiva.
MÉTODO: Se realizó una búsqueda bibliográfica de la literatura existente y los consensos internacionales centrados en el ámbito de la rehabilitación en el paciente quemado. Seguidamente, se relata la forma en que estas recomendaciones fueron implementadas en la Unidad de Grandes Quemados del Hospital La Fe de Valencia; en forma de un protocolo de rehabilitación intensivo y multidisciplinar.
RESULTADOS: La bibliografía revisada refuerza los argumentos en favor del desarrollo y aplicación de protocolos de rehabilitación intensiva en las unidades de quemados para la mejora de los resultados funcionales de los pacientes. La experiencia en nuestra unidad en la cual se aplica un protocolo de este tipo coincide con los buenos resultados reportados.
CONCLUSIONES: La aplicación precoz de una terapia rehabilitadora intensiva resulta clave a la hora de prevenir y tratar las posibles complicaciones funcionales y secuelas producidas por las quemaduras. Este tratamiento rehabilitador interdisciplinar se ha de centrar en la prevención de problemas a largo plazo, como las contracturas, la cicatrización anómala, deformidades, atrofia muscular, limitación de movilidad y otros problemas que merman la función física. Su utilización en cualquier unidad de quemados, permitirá optimizar los resultados funcionales de nuestros pacientes.
Palavras-chave:
Rehabilitación. Quemaduras. Unidades de Quemados.
ABSTRACT
OBJECTIVE: To perform a bibliographic review about rehabilitation of the burn patient, summarizing recommendations provided by international consensus documents and the most recent evidence. Moreover, we present the method in which this recommendations have been applied to the Great Burns Unit of the Hospital La Fe, in the format of a interdisciplinary intensive rehabilitation protocol.
METHOD: A bibliographic search was performed among existent literature and international consensus documents focused on the field of burn patient rehabilitation. Following, the way in which this recommendations were applied at the Great Burns Unit of the Hospital La Fe of Valencia are presented in the shape of an intensive and multidisciplinar rehabilitation protocol.
RESULTS: Reviewed bibliography supports the development and application of intensive rehabilitation protocols in burn units for the improvement of the functional results of their patients. The experience in our unit in which this sort of protocol is applied, matches the good results described in literature.
CONCLUSIONS: Early intensive rehabilitation therapy is a key stone when it comes to prevention and treatment of functional complications. This interdisciplinary approach must focus in prevention of long term complications, such as contractures, abnormal scarring, deformities, muscular atrophy, mobility limitations and other issues which can decrease physical function. Its utilization in a Burn Unit, will help optimize functional results of their patients
Keywords:
Rehabilitation. Burns. Burn Units.
INTRODUCIONLa importante mejora de las tasas de supervivencia de los pacientes quemados que ha tenido lugar en las últimas décadas ha condicionado el incremento de una población susceptible de desarrollar importantes secuelas funcionales, que requieren unas pautas de rehabilitación y seguimiento intensivas para la recuperación óptima de su potencial funcional
1.
La pérdida de función física derivada de las secuelas, y las alteraciones estéticas producidas, pueden desencadenar en alteraciones psicológicas; repercutiendo en los ámbitos personal, familiar y laboral de los pacientes. Se han reportado tasas de incidencia de limitación del rango de movimiento de en torno al 20%, incluso a los 5 años de la quemadura, con problemas para la reintegración laboral (21-50%) y con el propio aspecto físico (43%)
2.
Los objetivos del tratamiento del paciente quemado son en primer lugar, garantizar la supervivencia y la restauración de la superficie cutánea alterada. Sin embargo, una vez conseguidos estos objetivos vitales, la reincorporación al medio familiar, social y laboral con las mínimas secuelas estéticas y funcionales suponen los objetivos primordiales. Para ello, el tratamiento quirúrgico forma una parte esencial del proceso en los casos que lo precisan, pero una rehabilitación precoz y correctamente planificada por objetivos será la clave que permitirá optimizar y conseguir los mejores resultados
2.
La rehabilitación del paciente quemado es una cuestión que ha de ser abordada de forma multidisciplinar y en estrecha colaboración entre cirujanos plásticos, rehabilitadores, fisioterapeutas, terapeutas ocupacionales, psicólogos, trabajadores sociales, enfermeros y demás profesionales implicados. Este proceso debe comenzar desde el mismo día de la quemadura, extendiéndose hasta meses e incluso años después, en función de la envergadura de la afectación
3-6.
Un programa completo y un seguimiento prolongado resultan esenciales para minimizar los posibles efectos post-traumáticos y mejorar la independencia funcional y calidad de vida a largo plazo de estos pacientes
4,6,7. Existen estudios que reportan una disminución de la incidencia de contracturas que oscila desde un 73% en grupos en los que no se aplicó una terapia rehabilitadora intensiva, a un 6% en grupos sujetos a un protocolo de rehabilitación intensiva
6.
En este artículo, realizaremos una revisión de los aspectos básicos de la rehabilitación del paciente quemado en base a la evidencia científica existente y la experiencia de la Unidad de Grandes quemados del Hospital Universitario y Politécnico La Fe de Valencia; exponiendo seguidamente el protocolo de rehabilitación desarrollado y aplicado en nuestra Unidad.
Desarrollamos este trabajo, con el objetivo de suplir la práctica ausencia existente de trabajos que reunan y sinteticen la metodología rehabilitadora recomendada por la literatura científica; y con el fin de mostrar detallademente la manera en que estas recomendaciones pueden ser aplicadas en una Unidad de Grandes quemados.
MÉTODOSFue realizada una búsqueda bibliográfica recurriendo a las bases de datos Medline y Ovid, utilizando los siguientes criterios de búsqueda: "rehabilitation" AND "burns"; "burn patient" AND "rehabilitation"; "rehabilitation" AND "protocol"; "burns" AND "splinting". Los artículos que se consideró que no trataban específicamente sobre rehabilitación en el paciente quemado, o que fueran reportes de casos aislados, tras examinar su título y resumen; fueron descartados.
Debido a la escasez de publicaciones centradas en este ámbito, la revisión se extendió a artículos publicados en los últimos 35 años. Además, alguno de los artículos revisados han sido localizados revisando las referencias bibliográficas más destacadas y referenciadas de artículos localizados durante la búsqueda inicial. La búsqueda bibliográfica fue realizada por un único revisor (ESG).
Para la síntesis de la información expuesta en este estudio; se realizó una lectura juiciosa de los artículos seleccionados, priorizando los datos proporcionados por los trabajos más recientes, recurriendo a la información expuesta en las publicaciones más antiguas en caso de temáticas o trabajos que no se abordaban en la literatura reciente.
El protocolo ha sido esquematizado y desarrollado en conjunción con la Unidad de Rehabilitación del Hospital Universitario y Politécnico La Fe, adaptando las pautas seguidas por nuestro servicio al formato expositivo requerido para la redacción del artículo.
RESULTADOSEn primer lugar, se expone de forma sintetizada de la información y las recomendaciones terapéuticas descritas en la literatura científica revisada. A continuación, se describen las intervenciones incluidas en el protocolo de rehabilitación intensiva aplicado en el Hospital La Fe de Valencia. Finalmente, se mostrarán los alentadores resultados observados en pacientes tratados mediante este regimen de rehabilitación intensiva, en una revisión realizada entre los años 2010 y 2013.
Fases de la rehabilitaciónLa rehabilitación en el paciente quemado debe ser precoz, progresiva e ininterrumpida a lo largo de toda la evolución del proceso. Su planificación ha de comenzar en el mismo momento de la valoración inicial del paciente por parte del cirujano plástico junto con el médico rehabilitador y debe ser individualizada, ya que los objetivos del tratamiento rehabilitador van a ir variando a lo largo de la evolución del quemado. A nivel teórico orientativo podemos dividir esta evolución en tres fases: aguda, subaguda y crónica.
AgudaLa fase aguda engloba el periodo desde la producción de la quemadura hasta el momento en que la lesión epiteliza; o en caso de ser susceptible de intervención quirúrgica, los injertos han prendido y toda la superficie del paciente ha quedado cubierta. Evidentemente, esta fase podrá prolongarse en mayor o menor medida dependiendo de la severidad de las quemaduras, las comorbilidades y edad del paciente, y de las complicaciones que puedan surgir, entre otros factores. Además, en casos de afectación extensa, esta fase puede solaparse con la siguiente, conviviendo regiones corporales del paciente ya curadas con otras aun en vías de consecución de la cobertura definitiva.
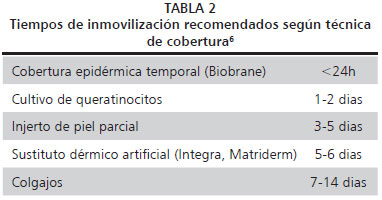
Se han de tener en cuenta aspectos como la profundidad, extensión de la lesión y las regiones corporales afectas, ya que las pautas se ajustarán a los problemas cuya posible aparición sea más probable. Las quemaduras superficiales y poco extensas irán acompañadas de un riesgo menor de producir retracciones cicatriciales, aun afectando segmentos funcionales importantes (Figura 1), por lo que la agresividad de la terapia rehabilitadora no habrá de ser la misma que la aplicada en pacientes con lesiones con mayor predisposición para ocasionar complicaciones
3.
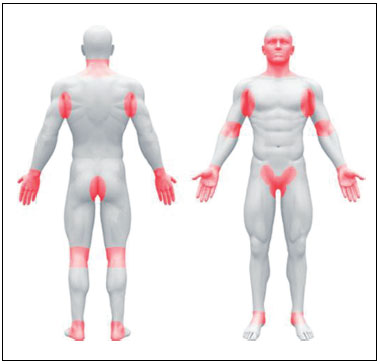 Figura 1
Figura 1 - Segmentos funcionales probabilidad con mayor probabilidad de ocasionar secuelas funcionales.
El objetivo principal del tratamiento rehabilitador durante esta fase es evitar rigideces articulares. Entre los objetivos secundarios se encuentran el mantenimiento del trofismo muscular y la mejora, en caso de que sea necesario, de las condiciones cardiorrespiratorias del paciente.
Las intervenciones a realizar en esta fase son las siguientes: tratamiento postural, movilización pasiva y activa asistida precoz de segmentos comprometidos, cinesiterapia para mantener el trofismo muscular, movilizaciones en quirófano bajo anestesia general o durante curas con sedación y fisioterapia respiratoria (Figura 2).
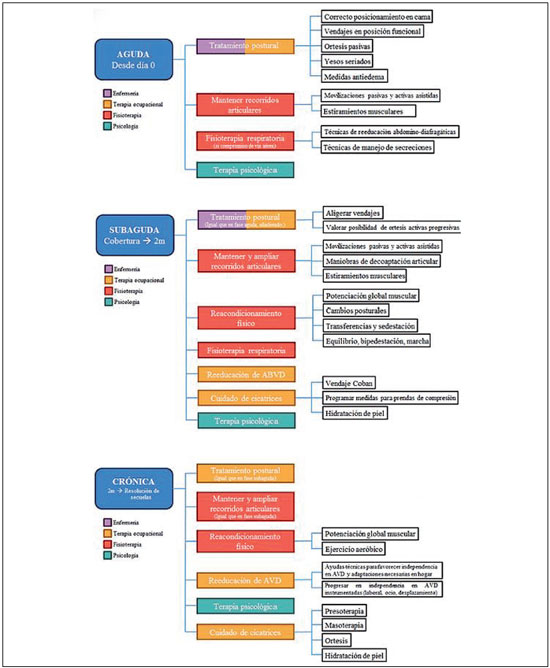 Figura 2
Figura 2 - Protocolo de rehabilitación intensiva durante fases aguda, subaguda y crónica de la quemadura.
Uno de los aspectos clave durante esta fase es obtener un control óptimo y ajustado del dolor para facilitar el cumplimiento de las pautas posturales y ejercicios tanto pasivos como activos. Un control inadecuado del dolor en los estadios precoces puede conducir a un rechazo por su parte y dificultar en gran medida su implicación en la rehabilitación tanto a corto como a largo plazo
5.
SubagudaLa fase subaguda incluye el periodo de tiempo que sigue a la consecución de la cobertura final de la superficie corporal del paciente, con epitelización de lesiones y asentamiento de injertos; incluyendo los primeros 2 meses siguientes. El objetivo principal en esta fase es conseguir el mayor rango de movilidad posible de las articulaciones comprometidas y el reacondiconamiento físico como objetivo secundario.
Para ello se recurrirá a: terapia postural con férulas pasivas y activas progresivas; cinesiterapia con movilizaciones pasivas y activas de mayor intensidad; masoterapia; estiramientos; potenciación muscular; reeducación de la bipedestación y marcha; y terapia ocupacional para reeducar las actividades de la vida diaria (Figura 2).
En esta fase tiene lugar el inicio del manejo de las cicatrices; colocándose el vendaje de compresión Coban
® desde el momento del asentamiento de los injertos, tomándose además las medidas para las prendas de presoterapia.
CrónicaEsta fase se extiende desde los 2 meses tras la obtención de la cobertura definitiva de la superficie corporal del paciente en adelante. En ella el paciente puede tener que verse sometido a nuevas intervenciones quirúrgicas para el tratamiento de secuelas, por lo que en ocasiones el proceso de rehabilitación puede verse interrumpido. A este respecto, resulta imprescindible la coordinación entre el cirujano plástico y el médico rehabilitador para el establecimiento de los objetivos durante cada periodo dentro de la fase crónica.
Las medidas que se aplicarán en este periodo continuarán centradas en la recuperación del máximo rango de movilidad articular, la progresión del reacondicionamiento físico, la incorporación del enfermo a las actividades de la vida diaria y a la prevención y el tratamiento de la cicatrización anómala (Figura 2).
Terapia posturalExiste un acuerdo consistente en la literatura científica respecto a la utilidad de la aplicación de la terapia postural desde el momento inicial de la quemadura y a la inmovilización postoperatoria como medio para obtener unos resultados funcionales óptimos
3,8. Sin embargo, no existen estudios controlados específicos que apoyen esta suposición tan ampliamente aceptada
1.
No obstante, se han publicado algunos trabajos con niveles de evidencia intermedios en los que sí se obtienen conclusiones a favor de esta terapia; como una serie de casos de quemaduras axilares publicada por Vehmeyer-Heeman y col en la cual objetivaron una disminución de la incidencia de retracción axilar con la aplicación de una terapia postural precoz
9.
La terapia postural es una parte crucial de la rehabilitación del paciente quemado, ya que puede prevenir la pérdida de rango de movimiento articular al limitar la disminución de longitud tisular asociada al proceso de cicatrización, cuando éste tiene lugar en posiciones inadecuadas
3,8-11. Además, durante la fase aguda de la quemadura, un posicionamiento adecuado puede ayudar a reducir la formación de edema, facilitar el alineamiento funcional de articulaciones comprometidas, y prevenir la incidencia de neuropatías
11. Debe iniciarse desde el primer día de contacto con el paciente quemado, y debe continuar hasta meses después, aplicándola tanto en caso de ingreso como en el de manejo ambulatorio.
Manejo del edemaEn los primeros días tras la quemadura, especialmente en las afectaciones extensas, puede aparecer un nivel importante de edema, acarreando complicaciones con mayor frecuencia cuando afecta a cara, cuello y vía aérea, o a partes acras de las extremidades. Durante las primeras 72 horas, una terapia posicional apropiada resulta clave para manejar y revertir potenciales secuelas que puedan surgir como consecuencia de la edematización.
Esto es especialmente evidente en el caso de la mano, en la que una hinchazón excesiva puede ocasionar un desequilibrio mecánico entre la musculatura intrínseca y extrínseca; y alterar la curvatura ósea de los arcos palmares
12,13. Si estas alteraciones no fueran tratadas, la situación podría dejar una mano deformada, con una movilidad significativamente limitada.
Se deberá mantener al paciente en posición semincorporada, con el fin de mejorar el aclaramiento de las vías respiratorias, y disminuir el edema a nivel de cabeza, cuello y vía aérea. En caso de afectación de las extremidades, mantenerlas elevadas contribuirá también a atenuar su edematización. Se ha de tener cuidado en el caso de la muñeca, para que su flexión no interfiera con el drenaje linfático.
Mientras se encuentra en reposo, el paciente quemado tenderá a mantener sus articulaciones en la posición más confortable, que generalmente suele coincidir con una posición de flexión, posición que favorece la formación de la contractura
14. Este motivo justifica además el que exista un riesgo mayor de contractura cuando la quemadura afecta a la parte flexora de una articulación.
Dado que el proceso de cicatrización de la herida comienza desde el mismo momento de su aparición; y que gran parte del proceso cicatricial, especialmente en el caso de quemaduras profundas
6, se basa en la contracción de sus margenes, la terapia postural habrá de aplicarse desde el momento cero de la quemadura para guiar este proceso. Este principio ha de aplicarse a todos los pacientes, se prevea que vayan a requerir cobertura mediante autoinjertos durante su tratamiento o no
3.
Las posiciones que se han de mantener en función de la zona afecta se describen en la Tabla 1, y de forma esquemática en la Figura 3, y se caracterizan por proporcionar la máxima elongación del área afectada. Las regiones anatómicas susceptibles de retracción que permanezcan en posturas que puedan favorecerla, deberán ser recolocadas hacia la posición adecuada; sea utilizando materiales presentes en la propia habitación del paciente (almohadas, vendas, toallas enrolladas.) o ferulizándolas mediante ortesis elaboradas (vendajes posicionales o yesos en momento agudo, material termoplástico.) (Figura 4A).
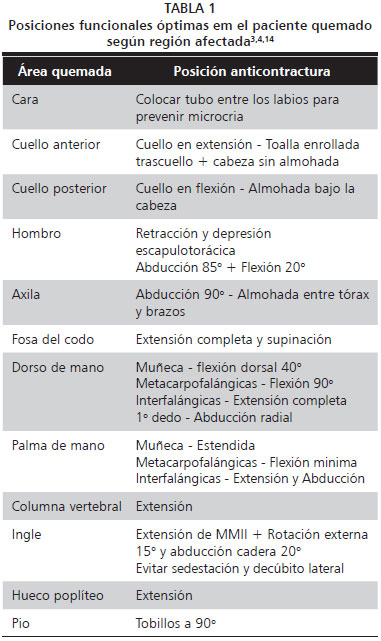
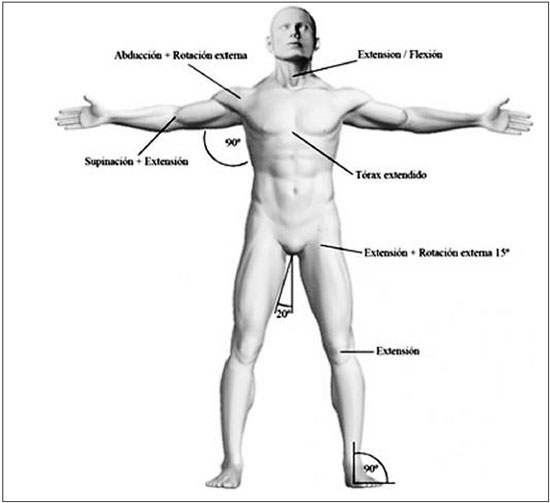 Figura 3
Figura 3 - Esquema de posiciones funcionales de máxima elongación articular.
 Figuras 4A-D
Figuras 4A-D - 4A - Férulas termoplásticas. B. Movilizaciones. C. Terapia ocupacional. D. Presoterapia.
Si no se logra transmitir la importancia de la terapia postural al paciente, ni se le proporcionan los medios o consejos adecuados para lograrlo, se le expondrá a una mayor posibilidad de pérdida de rango de movilidad articular y desarrollo de bridas, que en muchos casos implicará la necesidad de nuevas intervenciones quirúrgicas, con toda la morbilidad y problemas adicionales que ello conlleva.
Por tanto, no sólo es imprescindible proporcionar las pautas posturales pertinentes, sino la motivación y docencia adecuada y reforzada constantemente para asegurar un cumplimiento óptimo. A este respecto, la colaboración de la familia supone un aspecto crucial para el éxito de estas medidas.
Tratamiento postural con ortesisLa colocación de ortesis pasivas es una técnica ampliamente aceptada como tratamiento para oponer resistencia a las fuerzas de contracción cicatricial que van a limitar el rango de movimiento del paciente quemado
15-17. Las ortesis son un método muy efectivo para la prevención y el manejo de contracturas; y forman parte del sistema integral de rehabilitación
18.
Resultan especialmente útiles para ayudar a mantener la posición funcional en pacientes que sean malos cumplidores, que padezcan dolor importante de difícil control, o para regiones en las que la pauta postural no resulte suficiente. Su uso está indicado en la protección de injertos, para prevenir deformidad y para elongar tejido cicatricial
19.
En algunos trabajos recientes se recurre a las ortesis como tratamiento en pacientes que son incapaces de mantener la posición adecuada por sí mismos.
La decisión de colocar ortesis pasivas en un paciente quemado debe considerar las articulaciones que estén afectadas; no obstante, existe una evidencia limitada sobre la incidencia de contracturas cicatriciales por localización anatómica
3. En una cohorte de 985 pacientes, Schneider y col reportaron que el hombro y el codo englobaban la mayor parte de las contracturas (72%), seguidos en frecuencia por la muñeca y la rodilla
20.
Un programa de posicionamiento con ortesis bien diseñado, combinado con movilizaciones activas y pasivas es clave para la prevención y tratamiento de las contracturas y deformidades. Se cree además que la postura de estiramiento tisular que se mantiene con la ortesis y las fuerzas que aplica sobre los tejidos, son capaces de inducir la remodelación del tejido cicatricial
21.
Las ortesis pueden fabricarse con diversos tipos de material, siendo considerado el material termoplástico a baja temperatura como el óptimo, por su bajo peso, maleabilidad y posibilidad de remodelación para adaptarlo a las modificaciones que van sufriendo los contornos corporales. No obstante, la elaboración de estas ortesis requiere la obtención de medidas del paciente y la manufactura por parte del terapeuta ocupacional, por lo que en el momento inicial su función habrá de ser suplida por un vendaje o por una ferulización con yesos.
Aunque menos empleada que la colocación de ortesis pasivas; la ferulización con yesos seriados supone una opción rehabilitadora también empleada para la elongación del tejido cicatricial. Esta técnica consiste en la aplicación seriada de férulas de yeso en una postura de máximo rango articular, que proporciona una tensión tisular de baja intensidad, constante y de larga duración que puede moldear de forma permanente el tejido conjuntivo
22.
Las férulas de yeso deben ser utilizadas durante las 24 horas del día. Esta terapia estaría indicada en pacientes en los cuales la ortesis de material termoplástico resulta insuficiente para lograr los objetivos planteados, ya sea porque existe una rigidez articular ya establecida, en contracturas flexibles que no toleran las férulas termoplásticas convencionales y en injertos que requieren protección o inmovilización
22.
Esta opción suele considerarse como último recurso, por la limitación que produce de cara a la realización de ejercicios activos y pasivos. Bennett et al.
23 reportaron una mejora significativa en el rango de movimiento tras aplicación de ferulización seriada con yesos durante una media de 161 días, en 35 pacientes con contracturas que no mejoraban con ejercicios, masajes y ferulización convencional.
Resulta habitual que los cirujanos se muestren reticentes a la aplicación de una inmovilización con yesos de forma precoz en los pacientes quemados. Respecto a este punto, Ricks y Meagher Jr.
24 evaluaron la aplicación de inmovilización con yesos inmediatamente tras realización de injertos en 36 pacientes con quemaduras en miembros inferiores; reportando una reducción del tiempo hasta el cierre de las lesiones, una disminución de la necesidad de tratamientos para mejorar el rango de movimiento, y ninguna pérdida de injertos.
Tiempo de utilización de ortesis posturalesLa duración óptima de su uso para lograr la elongación adecuada del tejido cicatricial no se encuentra claramente establecida todavía
3. Existen diversos programas de utilización de este recurso, entre los que los más empleados serían los siguientes:
Uso de férula de material termoplástico durante el día alternando 2 horas de uso con 2 horas de descanso.
Combinación de uso de férula de material termoplástico durante la noche, con movilizaciones pasivas, ejercicios y actividades de la vida diaria durante el día, destinados a la recuperación de rangos de movimiento.
Relacionado con las dos opciones anteriores, un estudio en animales elaborado por Richard et al.
10 concluyeron que para elongar el tejido cicatricial, era necesaria la aplicación de un mínimo de 6 horas de tensión continuada. Varios reportes sugieren que la metodología de ferulización óptima sería la que implica el uso de ferulización por la noche, y ejercicios durante el día, aunque esta práctica deberá ser evaluada de forma prospectiva en nuevos estudios
3.
Movilización precozExiste evidencia científica importante para apoyar la movilización precoz en el paciente quemado tanto desde el momento de la quemadura como tras ser intervenido para cobertura mediante injertos
25-28.
Las articulaciones incluidas en la superficie quemada deben ser movilizadas y estiradas varias veces al día, siendo iniciada esta movilización normalmente en los primeros días por el paciente con ayuda del fisioterapeuta y de sus familiares. En los casos de pacientes que sean incapaces de moverse o que permanezcan inconscientes, se deben realizar movimientos pasivos para mantener el rango articular y prevenir el desarrollo de rigidez. Si no pudieran realizarse por el espesor de los vendajes, se aprovecharán las curas y quirófanos para realizar las movilizaciones (Figura 4B).
Es necesario comenzar desde el primer día de la quemadura con la ejecución de una pauta de movilizaciones ajustada a la lesión que presenta el paciente, sin que se deba esperar a la realización de la cirugía o a que la lesión haya epitelizado
3,29. La aparición de rigidez articular es común en los pacientes quemados, tanto en las articulaciones quemadas como en las que han permanecido inmovilizadas por largos periodos de tiempo.
El correcto posicionamiento y la colocación de ortesis han de ir acompañados de movilizaciones regulares, sean activas o pasivas, ya que pueden aparecer retracciones aun manteniendo las posiciones adecuadas y si la ferulización es muy prolongada y restrictiva
18. Se debe permitir e incitar a los pacientes a realizar ejercicio, levantarse de la cama y comenzar la deambulación tan pronto como sean capaces de ello o haya pasado el periodo de inmovilización pautado tras la realización de la cirugía.
En casos de cirugía reciente, se recomienda mantener un tiempo de inmovilización, interrumpiendo la cinesiterapia pasiva y activa, variando este tiempo de inmovilización en función del tipo de técnica de cobertura empleada
5, como se muestra de forma orientativa en la Tabla 2. No obstante, la determinación del tiempo de reposo y la cuantía del ángulo de movimiento que se permitirá en el periodo postoperatorio es una decisión clínica, normalmente basada en la localización del injerto, su evolución, el cumplimiento del paciente, y la respuesta inmediata del injerto al movimiento
3.
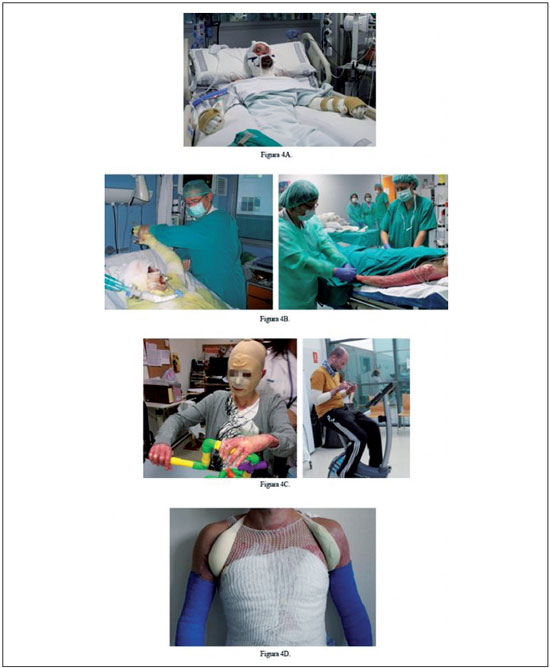
Actividades de la vida diariaEl paciente quemado es susceptible de sufrir una pérdida de la capacidad para realizar las actividades básicas e instrumentadas de la vida diaria. Resulta de gran importancia tanto a nivel psicológico como funcional instarles a recuperar de manera precoz la ejecución independiente de actividades como la alimentación, el aseo personal, el vestido, y ampliar progresivamente la terapia para realizar actividades instrumentadas más complejas (Figura 4C).
Además, se debe advertir a la familia de que al proporcionar autonomía al paciente están contribuyendo a su recuperación tanto a nivel físico y funcional como a nivel psicológico, ya que en muchos casos tenderán a tratar de hacerse cargo de todos sus cuidados, fomentando el rol de enfermo incapaz.
Manejo de cicatricesLa cicatrización hipertrófica y queloidea suponen problemas de aparición relativamente frecuente en el paciente quemado, y pueden producir importantes alteraciones funcionales y cosméticas
3. El tiempo hasta la curación de una quemadura, la profundidad de la misma y su extensión son factores que pueden aumentar la incidencia de estas alteraciones de la cicatrización.
Este proceso supone una respuesta exagerada del proceso natural de curación de una herida, teniendo lugar una producción excesiva de colágeno y un aumento importante de la vascularización.
Estas cicatrices suelen ir acompañadas de una contracción tisular importante, y pueden producir sequedad y prurito. Suelen tener su punto álgido de actividad durante los 4-6 primeros meses tras curación de la herida, por lo que es pertinente realizar un seguimiento predeterminado tras la epitelización o estabilización de los injertos; y llevar a cabo medidas profilácticas en los casos en que se prevea una alta probabilidad de aparición de alteraciones cicatriciales.
No existe consenso en la literatura científica sobre el tratamiento óptimo para reducir o prevenir la cicatrización hipertrófica
30, aunque se cuenta con un amplio repertorio de opciones terapéuticas que pese a no contar con una sólida evidencia científica que las respalde; se utilizan con gran frecuencia y han demostrado buenos resultados en estudios de una potencia intermedia.
PresoterapiaEl pilar del manejo de las alteraciones de la cicatrización desde los años 70 ha sido la presoterapia. Aunque su mecanismo de acción no está claramente esclarecido, la presión focalizada parece mejorar clínicamente la resolución de las alteraciones cicatriciales. Se cree que esto pueda deberse a la consecución de una aceleración de la maduración de la cicatriz y la promoción de la reorganización del colágeno. Además, la reducción del flujo sanguíneo e inducción de una hipoxia relativa localizada en la cicatriz podría justificar la reducción de la síntesis de colágeno
3.
Un metaanálisis reciente concluyó que la presoterapia lograba disminuir la altura de las cicatrices; aunque sin observarse una mejora de la pliabilidad, vascularidad o pigmentación de las mismas
31. No obstante, la mayoría de los estudios incluidos en ese metaanálisis utilizaban medidas subjetivas poco sensibles para medir cambios sutiles.
Las prendas de presoterapia se fabrican a medida para cada paciente, y han de ser aplicadas en el momento en que las heridas quemaduras han obtenido una cobertura completa y estable
3,30. Deben ser llevadas durante 23 horas al día, retirándolas únicamente para lavar y aplicar crema hidratante sobre la zona que cubren; y suelen renovarse cada 2-3 meses, para reajustarlas al nuevo contorno, y por la pérdida de tensión que acontece con su uso
5. En ausencia de recursos para proporcionar a los pacientes prendas de presoterapia a medida, se pueden utilizar otros medios de compresión, como vendajes, medias o cualquier tipo de prenda compresiva (Figuras 4D, 5A y 5B).
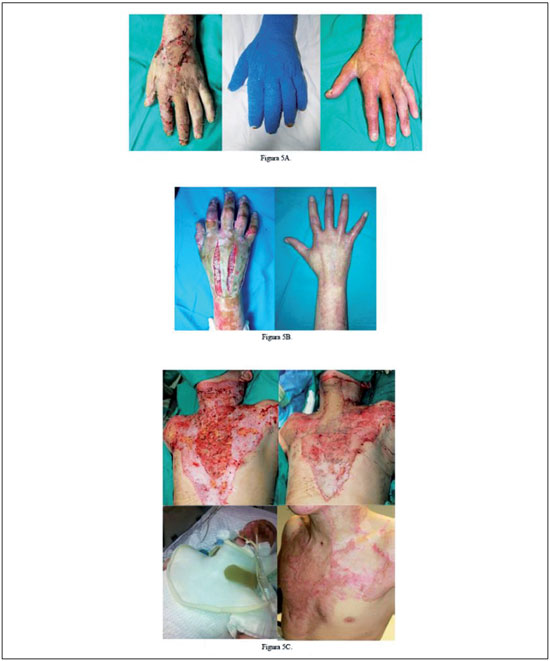 Figuras 5A-C
Figuras 5A-C - 5A.- Izq: Quemadura 3G en mano. Centro: Presoterapia. Dcha: Resultado 2 años tras quemadura. 5B. Izq: quemadura 3G en mano por llama con escarotomías, Dcha: Resultado 3 años después de la quemadura. 5C. Evolución de quemadura profunda en tórax.
Terapia postural: El mantenimiento de una postura que prevenga la contractura debe continuar por varios meses más, en los momentos del día en los que el paciente se encuentre en reposo
Ortesis: Además de contribuir al mantenimiento de una posición adecuada de la articulación, las ortesis pueden estirar y elongar el tejido cicatricial existente
7,32. Las ortesis deben ser utilizadas inicialmente durante gran parte del día y toda la noche, reduciendo su uso durante el día progresivamente en función de la evolución de la cicatriz y de la limitación de movimientos. Su utilización se extenderá hasta un periodo de entre 6 meses y 2 años, en función de la evolución del proceso (Figura 5C).
Ejercicios y estiramientos: La colocación de ortesis debe ir siempre acompañada de un programa de ejercicios y estiramientos, destinados a evitar la pérdida de rango de movimiento y prevenir el desarrollo de contracturas durante el proceso de maduración de las cicatrices. Se recomienda el estiramiento de las articulaciones afectadas varias veces al día.
Masaje: El masaje es una medida comúnmente recomendada, pese a que se desconocen los mecanismos fisiológicos exactos de su funcionamiento. El masaje específico de la cicatriz retráctil se debe realizar sin crema hidratante; ya que con este masaje se pretende liberar las adherencias de la cicatriz. En caso de que se realizara el masaje con crema hidratante, los dedos resbalarían sobre la cicatriz, sin producir tracción de su estructura interna, produciendo además un aumento del flujo sanguíneo reactivo que puede afectar negativamente la evolución de la cicatriz. Su realización está contraindicada cuando la cicatriz está en una fase muy activa (hipervascularizada) ya que aumenta la circulación. Debe ir seguido de la colocación inmediata de la prenda de compresión.
Hidratación: La hidratación de la cicatriz suaviza y dota de más flexibilidad a la parte más superficial de la cicatriz, permitiendo su estiramiento sin que la piel se descame.
Silicona: La silicona, tanto en gel como en láminas, es utilizada para la prevención y tratamiento de la cicatrización anómala. Se cree que el mantenimiento de un ambiente húmedo y la oclusión son los mecanismos principales de su acción en la mejora de cicatrices, aunque su fisiología concreta se desconoce todavía
33. Un consenso internacional que evaluó las terapias existentes para el tratamiento de las alteraciones de la cicatrización, consideró que existe suficiente evidencia para justificar el uso de geles y láminas de silicona para el tratamiento de las cicatrices
34.
Aspectos psicológicosSe debe tener en cuenta que los pacientes quemados suelen haber experimentado un evento traumático, y una vivencia hospitalaria que también puede estar plagada de incertidumbres y temores. En este contexto, la reiteración de pesadillas, o rememoración del accidente pueden ser constantes, y no son infrecuentes los sentimientos de culpa, arrepentimiento, depresión, ansiedad o ira que pueden afectar de forma importante su estabilidad mental. Resulta importante pues tener presente este ámbito, y tratar de proporcionar el apoyo psicológico pertinente a estos pacientes, ya que además de alterar su bienestar; un estado mental basal alterado dificultara su cumplimiento de las pautas de rehabilitación.
Protocolo de rehabilitación de Unidad de Quemados del Hospital La Fe de ValenciaA continuación, exponemos los aspectos más destacados del protocolo de rehabilitación aplicado en nuestra unidad:
Evaluación multidisciplinar personalizada: Todos los miércoles cada paciente es visitado y evaluado conjuntamente por médico rehabilitador, fisioterapeuta, terapeuta ocupacional, enfermería y cirujanos plásticos de la unidad de quemados. En sesión conjunta, se evalúan los problemas presentes y potenciales que puede desarrollar cada paciente y la pauta de ejercicios, terapias y cuidados óptimos para su tratamiento y prevención.
Fisioterapia: En una visita diaria, el personal de fisioterapia adiestra al paciente y sus familiares en la ejecución de los ejercicios destinados a la recuperación funcional y prevención de complicaciones. En los casos en que los pacientes no puedan realizar los ejercicios por sí mismos, se practican movilizaciones pasivas y ejercicios asistidos y se enseña a sus acompañantes la técnica para la realización de los mismos. Cuando las articulaciones del paciente no pueden ser movilizadas por limitación del vendaje, se aprovecha el momento de la cura o el quirófano para movilizar las articulaciones en riesgo.
En cuanto a las movilizaciones pasivas y ejercicios activos asistidos; se aplican técnicas de cinesiterapia destinadas a mantener rango de movilidad y prevenir aparición de complicaciones. Su ejecución comienza desde el día del ingreso y son realizados al menos 3 veces al día en todas las articulaciones afectadas.
La rehabilitación respiratoria se aplica cuando existe compromiso de vías aéreas y/o afectación severa de la movilidad torácica por las quemaduras. El médico rehabilitador proporciona las pautas generales, y las técnicas son aplicadas por el fisioterapeuta una vez al dia. Se debe instruir al enfermo y familiares para realizar los ejercicios autónomos necesarios y a enfermería para la supervisión de la cumplimentación de estos a lo largo del dia. Las técnicas de fisioterapia respiratoria y el entrenamiento de la musculatura respiratoria van a contribuir a un mejor manejo de las secreciones, reduciendo asi la incidencia de atelectasias e infecciones, y ayudando al reacondicionamiento físico del paciente.
La deambulación precoz ayuda a mantener el rango de movilidad y la fuerza en extremidades inferiores, previene la trombosis venosa profunda y promueve la independencia funcional. En cada sesión de fisioterapia, en los casos en que es posible, la consecución de una deambulación estable forma parte del programa.
En cuanto a la reintroducción de las actividades de la vida diaria, el objetivo es lograr que el paciente asuma de forma precoz la independencia para realizar estas actividades, lo cual favorece la recuperación del autoestima y ayuda en el reacondicionamiento físico.
Terapia postural: Desde el momento del ingreso, se busca mantener una postura óptima y funcional de las articulaciones afectadas por la quemadura, con el objetivo de prevenir o limitar la rigidez articular y consecuentemente la pérdida funcional de las estructuras afectas. Para ello, se trata de mantener una posición adecuada desde el ingreso con ayuda del vendaje, material presente en las habitaciones (almohadas, paños.), férulas de yeso, férulas termoplásticas y otros dispositivos creados de forma personalizada por el equipo de Terapia Ocupacional.
Inicio precoz de presoterapia: La aplicación de presoterapia con vendaje elástico cohesivo (Coban
®) se realiza de forma precoz desde el mismo momento en que la superficie quemada se encuentra íntegra, con estabilidad de injertos o epitelización completa (Figura 5A).
Diseño de prendas de presoterapia: En torno a 10-15 días después de la cobertura definitiva de las quemaduras, se obtendrán las medidas para la fabricación de las prendas de presoterapia.
Apoyo psicológico: Una vez a la semana, cada paciente es visitado y evaluado por una psicóloga clínica, que además de proporcionar refuerzo para la realización de las pautas de ejercicios del paciente, trata de descubrir la existencia de posibles problemas en su contexto psicosocial que puedan condicionar de algún modo su adherencia a las pautas terapéuticas proporcionadas a corto, medio, o largo plazo.
Sesiones de seguimiento de casos complicados: Cada martes realizamos una reunión conjunta en la que se evalúa la evolución y las pautas terapéuticas óptimas para determinados pacientes, cuyo ingreso ya ha concluido; pero que por sus zonas corporales afectadas o por la extensión de la afectación, presentan mayor riesgo de incidencia de complicaciones. En esta sesión participan facultativos de unidad de rehabilitación, fisioterapeutas, terapeutas ocupacionales, personal de enfermería y facultativos de unidad de quemados; con presencia del propio paciente.
Evaluación de resultados de aplicación del protocoloEn cuanto a la objetivación del buen resultado que hemos observado con la aplicación de esta estrategia terapéutica (vigente en nuestra unidad desde hace más de 10 años), en 2014 realizamos una revisión de una serie de casos propios que fue publicada en forma de póster en el II simposio internacional sobre el enfermo quemado crítico realizado en Getafe en el 2014
35.
En ella se incluyeron pacientes que habían sido tratados en nuestra Unidad entre Noviembre del 2010 y Marzo del 2013, resultando en un total de 32 pacientes que cumplían alguno de los siguientes criterios, además de ser castellanoparlantes:
1. Haber sufrido una quemadura de al menos 2º grado con afectación corporal superior al 20%; o 2. haber sufrido una quemadura de 3º grado con afectación superior al 10% de la superficie corporal total; o 3. una quemadura de al menos 2º grado con afectación de cara y/o manos. Quedaron excluidos de este estudio pacientes con alteraciones psicológicas o cognitivas que les impidieran entender los cuestionarios realizados; menores de 18 años, y pacientes que se negaron a participar en el estudio o no pudieron ser localizados.
En este estudio, se aplicaron una serie de encuestas validadas, enfocadas a la evaluación de resultados funcionales y calidad de vida: EuroQoL-5D (calidad de vida relacionada con la salud), EQ VAS (medida de la percepción de salud), Area psicológica del SF-36 (escala de salud mental), Escala de Valoración de Trastorno de Stress Post-traumático (TEPT), Escala de Discapacidad de Sheehan (SDI), Escala psicométrica tipo Likert (escala de satisfacción) y Escala de percepción de imagen corporal.
En cuanto a los resultados obtenidos en el ámbito de la función física, de los 32 pacientes quemados incluidos en el estudio, se observó que únicamente 2 pacientes (6,25%) referían sufrir incapacidad para la ejecución de las actividades de la vida diaria, y ninguno refirió persistencia de limitaciones absolutas para la movilidad. El 93,75% de los pacientes evaluados valoraron su estado de salud como bueno o muy bueno (EQ VAS >50), y un mismo porcentaje refirió una valoración buena o muy buena en el apartado de autopercepción de imagen corporal.
DISCUSIONLa aplicación de un protocolo de rehabilitación adecuadamente estructurado y que incluya una interrelación y colaboración estrecha y constante entre todos los profesionales implicados, es sin duda un factor crucial para lograr los mejores resultados funcionales en la recuperación del paciente quemado
1-6,8. La evidencia clínica del día a día refuerza esta aseveración, que es también defendida en documentos y trabajos relevantes, como el Consenso internacional de rehabilitación e investigación en el paciente quemado desarrollado por Richard et al.
3, y que supone una actualización exhaustiva y extensa de la evidencia existente en este ámbito.
Un estudio publicado en 2007 por Okhovatian et al.
6, comparó dos grupos de pacientes que por las condiciones existentes en las instituciones en que se trataron, fueron sometidos a distintos regímenes de rehabilitación (un grupo fue tratado en el contexto de un protocolo estructurado, y otro mediante un tratamiento rehabilitador tradicional, no protocolizado); observando una incidencia de contractura articular del 73% en el grupo del tratamiento rehabilitador tradicional, frente a un 6% en el grupo sometido a un protocolo de rehabilitación intensivo.
Pese a la escasez de estudios publicados que comparen los resultados obtenidos en grupos de pacientes sometidos a un protocolo de rehabilitación intensiva, frente a pacientes que no lo hayan sido; la certeza aportada por la evidencia existente de la mejoría que se obtiene en la evolución de estos pacientes hace que el planteamiento de un ensayo clínico aleatorizado que prive a un grupo de la terapia rehabilitadora no pueda considerarse ético.
La realización de las intervenciones que han de incluirse en un protocolo de rehabilitación intensivo, requiere una infraestructura y una disponibilidad de recursos tanto a nivel de personal como de logística e instalaciones, que dificulta en gran medida su aplicación en las distintas Unidades de Quemados.
No obstante, la importante mejora que aporta esta terapia rehabilitadora a los resultados de nuestros pacientes, proporciona motivos para incidir frente al gestor sanitario en la necesidad de reforzar las unidades de quemados con profesionales dedicados al tratamiento rehabilitador específico de este tipo de pacientes; y mejorar nuestra propia formación respecto a este ámbito
1-6.
En cuanto a los datos específicos relativos a los resultados de nuestra unidad, hemos incluido un estudio preliminar que fue realizado entre 2010 y 2013, en un periodo en que ya se aplicaba este protocolo de rehabilitación en nuestro hospital, como muestra de los satisfactorios resultados que vemos día a día. No obstante, al tratarse meramente de un estudio descriptivo, su nivel de evidencia es bajo, y se deberán realizar nuevos estudios con mayor nivel de evidencia y exhaustividad para poder comparar nuestros resultados con los expuestos por otras unidades.
CONCLUSIONLa rehabilitación en el paciente quemado es un aspecto imprescindible para la optimización de su recuperación. La aparición de secuelas y complicaciones puede ser disminuida mediante la aplicación de las intervenciones terapéuticas adecuadas realizadas en el momento oportuno. Aunque los beneficios globales de la rehabilitación en este tipo de paciente son evidentes, las técnicas aplicadas en la práctica clínica todavía han de ser sujetas a nuevos estudios que aporten un nivel de evidencia adecuado para justificar con mayor intensidad su defensa y recomendación; además de permitir seleccionar las intervenciones más efectivas.
El profesional encargado de tratar pacientes quemados, ha de ser consciente de que forma parte de un equipo multidisciplinario, y que de la buena coordinación y el compromiso de todos los integrantes de dicho equipo dependerá la calidad de los resultados que obtendrán sus pacientes.
PRINCIPALES CONTRIBUCIONESAl realizar una revisión exhaustiva de los protocolos y publicaciones más recientes existentes centradas en el ámbito de la rehabilitación del paciente quemado, la información que se expone en este artículo supone un manual de consulta imprescindible para cualquier especialista interesado en actualizarse en el manejo del paciente quemado.
El protocolo de rehabilitación intensiva que aplicamos en nuestra unidad se basa en las recomendaciones proporcionadas por la literatura científica más reciente y los consensos internacionales, por lo que puede servir de modelo para unidades que estén interesadas en mejorar el manejo de sus pacientes en este ámbito. Sin duda, la aplicación de los estándares terapéuticos más avanzados, repercutirán en una mejora de los resultados de los pacientes quemados, y en una disminución de la incidencia de complicaciones y secuelas.
REFERENCIAS1 Schneider JC, Mathews K, Ryan CM. Burn rehabilitation outcomes: lessons learned from the uniform data system for medical rehabilitation. J Burn Care Res. 2014;35(3):212-3.
2. van Baar ME, Essink-Bot ML, Oen IM, Dokter J, Boxma H, van Beeck EF. Functional outcome after burns: a review. Burns. 2006;32(1):1-9.
3. Richard R, Baryza MJ, Carr JA, Dewey WS, Dougherty ME, Forbes-Duchart L, et al. Burn rehabilitation and research: proceedings of a consensus summit. J Burn Care Res. 2009;30(4):543-73.
4. Procter F. Rehabilitation of the burn patient. Indian J Plast Surg. 2010;43(Suppl):S101-13.
5. Edgar D, Brereton M. Rehabilitation after burn injury. BMJ. 2004;329(7461):343-5.
6. Okhovatian F, Zoubine N. A comparison between two burn rehabilitation protocols. Burns. 2007;33(4):429-34.
7. Kwan MW, Ha KW. Splinting programme for patients with burnt hand. Hand Surg. 2002;7(2):231-41.
8. Serghiou M, Ott S, Farmer A, Morgan D, Gibson P, Suman OE. Comprehensive rehabilitation of the burned patient. In: Herndon D, ed. Total Burn Care. 3rd ed. Philadelphia: Elsevier; 2007. p. 620-51.
9. Vehmeyer-Heeman M, Lommers B, Van den Kerckhove E, Boeckx W. Axillary burns: extended grafting and early splinting prevents contractures. J Burn Care Rehabil. 2005;26(6):539-42.
10. Richard R, Johnson R, Miller S. A compendium of customized burn splint designs. J Burn Care Rehabil. 2003;24:S142.
11. Grisby deLinde L, Knothe B. Therapist's management of the burned hand. In: Hunter J, Mackin E, Callahan A, Sirven TM, Schneider LH, Osterman AL, eds. Hunter, Mackin & Callahan's Rehabilitation of the Hand and Upper Extremity. 5th ed. St. Louis: Mosby; 2002. p. 1492-526.
12. Pullium GF. Splinting and positioning. In: Fisher SV, Helm PA, eds. Comprehensive rehabilitation of burns. Baltimore: Williams & Wilkins; 1984.
13. Apfel L, Irwin C, Staley M, Richard RL. Approaches to Positioning the Burn Patient. In: Richard RL, Staley M. Burn Care and Rehabilitation: Principles And Practice. Philadelphia: F.A. Davis Company; 1994. p. 221-41.
14. Helm PA, Kevorkian CG, Lushbaugh M, Pullium G, Head MD, et al. Anticontracture position of burn patient. Burn injury: rehabilitation management in 1982. Arch Phys Med Rehabil. 1982;63(1):6-16.
15. Richard R, Staley M, Miller S, Warden G. To splint or not to splint--past philosophy and present practice: Part I. J Burn Care Rehabil. 1996;17(5):444-53.
16. Richard R, Staley M, Miller S, Warden G. To splint or not to splint--past philosophy and present practice: part III. J Burn Care Rehabil. 1997;18(3):251-5.
17. Richard R, Staley M, Miller S, Warden G. To splint or not to splint: past philosophy and current practice--Part II. J Burn Care Rehabil. 1997;18(1 Pt 1):64-71.
18. Richard R, Ward RS. Splinting strategies and controversies. J Burn Care Rehabil. 2005;26(5):392-6.
19. Leman CJ. Splints and accessories following burn reconstruction. Clin Plast Surg. 1992;19(3):721-31.
20. Schneider JC, Holavanahalli R, Helm P, O'Neil C, Goldstein R, Kowalske K. Contractures in burn injury part II: investigating joints of the hand. J Burn Care Res. 2008;29(4):606-13.
21. Fess EE, McCollum M. The influence of splinting on healing tissues. J Hand Ther. 1998;11(2):157-61.
22. Staley M, Serghiou M. Casting guidelines, tips, and techniques: proceedings from the 1997 American Burn Association PT/OT Casting Workshop. J Burn Care Rehabil. 1998;19(3):254-60.
23. Bennett GB, Helm P, Purdue GF, Hunt JL. Serial casting: a method for treating burn contractures. J Burn Care Rehabil. 1989;10(6):543-5.
24. Ricks NR, Meagher DP Jr. The benefits of plaster casting for lower-extremity burns after grafting in children. J Burn Care Rehabil. 1992;13(4):465-8.
25. Cox GW, Griswold JA. Outpatient skin grafting of extremity burn wounds with the use of Unna Boot compression dressings. J Burn Care Rehabil. 1993;14(4):455-7.
26. Dean S, Press B. Outpatient or short-stay skin grafting with early ambulation for lowerextremity burns. Ann Plast Surg. 1990;25(2):150-1.
27. Grube BJ, Engrav LH, Heimbach DM. Early ambulation and discharge in 100 patients with burns of the foot treated by grafts. J Trauma. 1992;33(5):662-4.
28. Harnar T, Engrav LH, Marvin J, Heimbach D, Cain V, Johnson C. Dr. Paul Unna's boot and early ambulation after skin grafting the leg: a survey of burn centers and a report of 20 cases. Plast Reconstr Surg. 1982;69(2):359-60.
29. Edgar D. Active burn rehabilitation starts at time of injury: an Australian perspective. J Burn Care Res. 2009;30(2):367.
30. Bloemen MC, van der Veer WM, Ulrich MM, van Zuijlen PP, Niessen FB, Middelkoop E. Prevention and curative management of hypertrophic scar formation. Burns. 2009;35(4):463-75.
31. Anzarut A, Olson J, Singh P, Rowe BH, Tredget EE. The effectiveness of pressure garment therapy for the prevention of abnormal scarring after burn injury: a meta-analysis. J Plast Reconstr Aesthet Surg. 2009;62(1):77-84.
32. Kwan MW, Ha KW. Splinting programme for patients with burnt hand. Hand Surg. 2002;7(2):231-41.
33. Mustoe TA. Evolution of silicone therapy and mechanism of action in scar management. Aesthetic Plast Surg. 2008;32(1):82-92.
34. Mustoe TA, Cooter RD, Gold MH, Hobbs FD, Ramelet AA, Shakespeare PG, et al.; International Advisory Panel on Scar Management. International clinical recommendations on scar management. Plast Reconstr Surg. 2002;110(2):560-71.
35. Casasempere-Sanus A, Enriquez I, Gallach ES, Vivó C. et al (2014). Resultados funcionales y de calidad de vida a corto y medio plazo en el paciente gran quemado. En: II Symposium Internacional Gran Quemado; 2014 Abr 4-5; Getafe, Madrid, España.
Recebido em
23 de Fevereiro de 2017.
Aceito em
10 de Setembro de 2017.
Local de realização do trabalho: Hospital La Fe, Valencia, Comunidad valenciana, Espanha.
Conflito de interesses: Os autores declaram não haver.